Бөлінген иық - Separated shoulder
| Бөлінген иық | |
|---|---|
| Басқа атаулар | Акромиоклавикулярлы буын жарақаты, акромиоклавикулярлы бөліну, айнымалы токтың бөлінуі, айнымалы токтың бөлінуі |
 | |
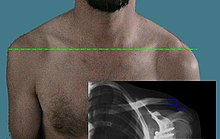
| Бөлінген иықты көрсетіп тұрған рентген суреті. Соңының арасындағы айырмашылыққа назар аударыңыз жақ сүйек және скапула. | |
| Мамандық | Ортопедия, жедел медициналық көмек |
| Белгілері | Ауырсыну, деформация, қозғалыс ауқымының төмендеуі[1][2] |
| Түрлері | I, II, III, IV, V, VI типтер[2] |
| Себептері | Құлау сияқты жарақат[2] |
| Тәуекел факторлары | Спортпен байланысыңыз[3] |
| Диагностикалық әдіс | Тексеру, рентген[2] |
| Дифференциалды диагностика | Шығарылған иық, бұғана сүйегінің сынуы[4] |
| Емдеу | I және II тип: Ауырсынуды емдеуге арналған дәрі[2] III тип: Консервативті басқару және әлі де белгілері болса хирургиялық араласу[2] IV, V, VI типтер: Хирургия[2] |
| Жиілік | Салыстырмалы түрде кең таралған[3] |
A бөлінген иық, сондай-ақ акромиоклавикулярлы буындардың зақымдануы, - бұл жалпы жарақат акромиоклавикулярлы буын.[2] Айнымалы ток түйіні орналасқан сыртқы соңы бұғана ол қайда бекітіледі акромион туралы скапула.[2] Симптомдарға сәулеленбейтін ауырсыну кіреді, бұл иықтың қозғалуын қиындатады. Дислокацияның қаншалықты ауыр болғанына байланысты ісінудің немесе көгерудің және иықтағы деформацияның болуы жиі кездеседі.[2][1]
Бұл көбінесе қолдың жанында болған кезде иықтың алдыңғы және жоғарғы бөлігіне құлауынан болады.[2] Олар I, II, III, IV, V немесе VI типтеріне жатқызылады, соғұрлым саны көп болған сайын жарақат ауыр болады.[2] Диагноз әдетте физикалық тексеруге негізделген және Рентген сәулелері.[2] I және II типтегі жарақаттарда ең аз деформация байқалады, ал III типтегі жарақатта деформация шешіледі қолды жоғары көтеру.[2] IV, V және VI типтерінде деформация қолды көтерумен шешілмейді.[2]
Әдетте I және II типтері хирургиясыз емделеді, ал III тип хирургиясыз немесе онсыз, ал IV, V және VI типтері хирургиялық емделеді.[3] I және II типті емдеу әдетте а итарқа және бір-екі аптаға ауырсынуды емдеуге арналған дәрі-дәрмектер.[2] ІІІ типтегі жарақаттар кезінде хирургия, әдетте, хирургиялық араласусыз емдеуден кейін симптомдар сақталған жағдайда ғана жасалады.[2]
Бөлінген иық - бұл спортпен шұғылданушылар арасында жиі кездесетін жарақат спортпен байланыс.[3] Бұл шамамен жартысын құрайды иық жарақаттары хоккей, футбол және регби ойнайтындар арасында.[1] Әдетте, зардап шеккендер 20-30 жаста.[3] Еркектер әйелдерге қарағанда жиі ауырады.[3] Бастапқыда жарақат 1967 жылы жіктелді, қазіргі 1984 ж.[1]
Себеп
Бөлінген иықтар, мысалы, спортпен айналысатын адамдарда жиі кездеседі футбол, футбол, атпен жүру, хоккей, лакросс, паркур, жауынгерлік спорт түрлері, есу, регби, сноуборд, скейтбординг, қамшыны сындыру, велосипедпен жүру, роликті дерби және күрес.[5] Бөлу 6 түрге жіктеледі, ауырлық дәрежесі 1-ден 3-ке дейін артады, ал 4-тен 6-ға дейін ең ауыр. Жарақат алудың ең көп таралған механизмі - иықтың ұшына құлау немесе созылған қолдың құлауы. Күш жанама түрде тарайтын құлдырауда көбінесе тек акромиоклавикулярлық байлам зардап шегеді, ал коракоклавикулярлы байламдар зақымдалмайды.[6] Шайбалы хоккейде бөлу кейде бүйірлік күшке байланысты болады, өйткені мұз айдынының бүйіріне күшпен тексерілгенде.[7]
Механизм

Скапуланың акромионын жоғары акромиоклавикулярлық байлам клавикуламен байланыстырады. Коракоклавикулярлы байламдар бұғана мен коракоидты процесті байланыстырады. Коракоклавикулярлы байламдарды түзетін екі байлам трапеция және коноидты байланыстар болып табылады. Бұл үш байлам иық буынына қолдау көрсетеді.[дәйексөз қажет ]
Акромиоклавикулярлы бөлінуді тудыруы мүмкін жұмсақ тіндердің бұзылуының төрт түрі бар:[дәйексөз қажет ]
- Коноидты және трапециялы байланыстар кез келген жерде үзілуі мүмкін
- Бүйірлік бұғана периостеумнан аулақ болғаннан кейін жоғары қарай жүруі мүмкін
- Акромиоклавикулярлық байламдар үзілуі мүмкін
- Коноидты-трапециялы байламның шығу тегі коракоидтан ауытқуы мүмкін
Диагноз
Диагноз физикалық тексеруге және рентгенге негізделген. Физикалық тексеру нүктелік нәзіктікті, қолдың қосылуымен айнымалы ток буынындағы ауырсынуды және жергілікті анестетик инъекциясымен ауырсынуды анықтауға мүмкіндік береді. Айқас қолдың қосылысы айнымалы ток буынында ауырсыну тудырады және қолды 90 ° бұрышқа көтеру, шынтақты 90 ° бұрышқа иілу және қолды кеуде арқылы бекіту арқылы жасалады. Айнымалы ток буынының және нервтің бірлескен иннервациясы арқасында иықтағы ауырсынуды анықтау қиын гленогумеральды буын. Айнымалы ток буынының зақымдануы айнымалы буынның, антеролеральды мойынның және антеролеральды дельтодағы аймақтың ауырсынуына әкеледі.[дәйексөз қажет ]
Рентгенограмма акромиоклавикулярлы буын кеңістігі кеңейген кезде бөлінген иықты көрсетеді (ол әдетте 5-тен 8 мм-ге дейін).[8]
Оны 6 түрге жіктеуге болады.
I тип
I типті айнымалы токтың бөлінуі иыққа тікелей жарақаттануды қосады, бұл буын түзетін байламдардың жарақатын тудырады, бірақ қатты жыртылу немесе сыну болмайды. Әдетте бұл созылу деп аталады.[9] 1 типті айнымалы токты бөлу үшін буын тұрақтылықты жоғалтпайды.[5]
II тип
II типті AC бөлу акромиоклавикулярлы байламның толық жыртылуын, сонымен қатар коракоклавикулярлы байланыстардың жартылай жыртылуын (бірақ толық жыртылмайды) қамтиды.[5] Бұл көбінесе иықта байқалатын соққыны және ішінара немесе толық емес дислокацияны тудырады.[10][5] Бұл соққы тұрақты. Клавикула стрессті тікелей тексеруге тұрақсыз.[5] Рентгенограммада клавикуланың бүйір ұшын акромиальды ұшын төменге мәжбүрлейтін клавикуланың стернальды жағына басу арқылы сәл көтерілуі мүмкін және босату арқылы айнымалы токтың жыртылуына байланысты фортепиано пернесінің белгісін шығарады.
III тип

III типті айнымалы ток бөлуінде акромиоклавикулярлы және коракоклавикулярлы байланыстар дельта тәрізді немесе трапецияның айтарлықтай бұзылуынсыз жыртылады. фассия.[10] Иықтың кейбір деформациясына әкелетін едәуір соққы клавикуланың бүйір ұшымен қалыптасады. Клавикуланың дислокациясынан туындаған бұл төмпешік,[5] тұрақты болып табылады. Клавикуланы иыққа және орнына ауыстыруға болады. Рентгенографиялық зерттеу нәтижелерді қалыптан тыс деп көрсетеді.[медициналық дәйексөз қажет ]
IV тип
Бұл коракоклавикулярлық байламның клавикуладан авульсиясы бар III типті жарақат, дистальды клавикула артқа трапецияға немесе трапецияға ығысып, артқы теріге шатыр жасай алады.[10] Ауыстырылған бұғана рентгенограммада оңай көрінеді. Стерноклавикулярлы буынды бағалау да маңызды, өйткені алдыңғы дислокация болуы мүмкін стерноклавикулярлы буын және айнымалы ток буынының артқы дислокациясы. Әдетте бұл жарақат хирургиялық араласуды қажет етеді.[5]
V түрі
Бұл трапециальды және дельта тәрізді III типті жарақаттың ауыр түрі фассия акромионнан, сондай-ақ клавикуладан айырылды. Бұл III тип, бірақ клавикуланың скапуладан тік жылжуын асыра көрсетумен. Рентгенограмма негізінде III типті және V типті бөлуді ажырату хирургтар арасында қиын және көбінесе сенімсіз.[11] V типі коракоклавикулярлық қашықтықтың 2-3 еселенуімен көрінеді.[10] Иық скапула мен иық сүйектерін жоғалту салдарынан төмен қарай ығысуға екінші дәрежелі ауыр салбырап көрінеді. клавикулярлы тіреу.[10] Бұл жарақат әдетте хирургиялық араласуды қажет етеді.[5]
VI тип
Бұл коракоидтан төмен клавикуланың дистальды ұшының төменгі дислокациясы бар III тип. Бұл жарақат ауыр жарақатпен байланысты және көптеген басқа жарақаттармен жиі жүреді.[10] Механизм ауыр гиперабдукция және деп саналады сыртқы айналу қолдың, біріктірілген кері тарту скапула. Дистальды клавикула субакромиалды немесе субкоракоидты 2 бағытта кездеседі. Субкоракоидты дислокация кезінде клавикула бұзылмаған біріктірілген сіңірдің артында орналасады. Акромионға жабысып қалатын айнымалы токтың артқы жоғарғы байламдары айнымалы ток аралыққа ығыстырылып, анатомиялық редукцияны қиындатады. Тіндерді хирургиялық жолмен тазарту керек, содан кейін азайғаннан кейін оны қайтадан бекіту керек. VI типті жарақаттармен ауыратын науқастардың көпшілігінде парестезия бұл клавикуланы ауыстырғаннан кейін шешіледі [10] Бұл өте сирек кездеседі және әдетте тек автокөліктердің соқтығысуымен байланысты. Бұл хирургиялық араласуды қажет етеді.[5]

1 типті жіктеу - ең кең таралған түрі

Жіктеу түрі 2

Жіктеу түрі 3

Жіктеу түрі 4

5 классификациясы сирек кездеседі

6 типті жіктеу сирек кездеседі
Емдеу
Бөлінген иықты емдеу жарақаттың ауырлығына байланысты. Емдеуді бастаған кезде, алғашқы қадамдар қабынуды бақылау, демалу және буынды мұздату керек. Сияқты қабынуға қарсы заттар ибупрофен сонымен қатар ауырсыну мен қабынуды жеңілдетуі мүмкін. Буын әр төрт сағат сайын он бес минут ішінде мұзданып тұруы керек.
Хирургиялық емес (консервативті емдеу әдісі)
I типті және II типті иықтан бөлу - ең көп таралған түрлері, сондықтан сирек хирургиялық араласуды қажет етеді.[5] Алайда, II типтегі бөліністермен артриттің қаупі айтарлықтай артады. Егер ол ауыр болып қалса Мумфорд рәсімі немесе клавикуланың дистальды экзизін жасауға болады.[дәйексөз қажет ]
Емдеудің хирургиялық емес әдістерінің көпшілігінде алдымен білекті импульстеу шамамен 2 аптаға созылады, содан кейін бұлшықеттерді күшейту және буындарды тұрақтандыруға көмектесетін физиотерапия көмегімен иық қозғалысы біртіндеп жақсарады.[5]
ІІІ типтегі жарақаттарды хирургиялық қалпына келтіруден кейінгі ұзақ мерзімді бақылау туралы әдебиеттер аз, ал операциясыз емделгендер әдетте өте жақсы.[12][5] Көптеген зерттеулер хирургиялық емес емдеу хирургиялық емдеуден гөрі жақсы немесе жақсы немесе хирургиялық араласудың арқасында қол жеткізілетін кез келген нәрсе шектеулі деген қорытындыға келді.[13][5] Біраз уақыттан кейін дене дистальды клавикуланы кеңейтетін немесе оның атрофиясын тудыратын буынды «қалпына келтіреді».[14] Сондай-ақ, хирургиялық жөндеу ұзақ уақытқа аз ауыруы мүмкін.
Ауырсыну басылғаннан кейін қимыл-қозғалыс жаттығуларын бастауға болады, содан кейін күш жаттығулары бағдарламасы. Күш жаттығулары айналмалы манжетті және иық пышағы бұлшықеттерін күшейтуді қамтиды. Көптеген жағдайларда ауырсыну үш аптадан кейін өтеді. Толық қалпына келтіру II типке алты аптаға дейін, III типке он екі аптаға созылуы мүмкін.
Бөлінген иыққа ие болғандар көбінесе толық жұмыс істеуге оралады, бірақ кейбіреулері айнымалы ток буынының аймағында ауырсынуды жалғастыруы мүмкін. Ұзақ уақытқа созылған ауырсыну кезінде кейбір себептер болуы мүмкін. Бұл буын қозғалған кезде сүйек ұштары арасындағы қалыптан тыс байланыс, артрит дамуы немесе осы буынның сүйек ұштары арасында орналасқан жастық шеміршек бөлігінің жарақаты болуы мүмкін.[15]
Хирургиялық
Иық буынының орнын ауыстыру және жыртылған байламдарды қалпына келтіруді қамтитын хирургиялық араласулар иық түсетін ауыр жарақаттар үшін қажет болуы мүмкін.[5] Медициналық құрал импланттары, соның ішінде коракоклавикулярлы қосылысты жөндеу үшін бұрандалар, ілмек табақшасы, бекіту түйреуіштері және хирургиялық сым қажет болуы мүмкін.[5] Осы құрылғылардың көпшілігін иығы сауыққаннан кейін хирургиялық жолмен алып тастау қажет. Аллографтар, биологиялық егу, және артроскопиялық - коракоклавикулярлы байланыстың қалпына келтірілуі де қарастырылуы мүмкін.[5]
IV, V және VI типті иықтардың бөлінуі өте сирек кездеседі, бірақ хирургиялық араласуды қажет етеді. Ортопедиялық хирургтар арасында кейбір пікірталастар бар, алайда, III типті иық бөлуді емдеу туралы.[5] Хирургиялық емдеуден өтпеген III типті иық бөлінуі бар көптеген адамдар емделушілер сияқты сауығып кетеді және хирургиялық араласу қаупінен аулақ болады.[5] Операциядан бас тартқан III типтегі жарақаттары бар адамдардың қалпына келтіру уақыты тезірек болады, ауруханаға жатпайды және жұмысқа немесе спортқа ертерек орала алады.[5] Кейбір зерттеулер III типтегі бөлудің ерте хирургиялық емдеуі жоғары қозғалыс жасайтын жұмысшылар мен спортшыларға пайдалы болуы мүмкін деп болжайды. III типті хирургиялық емдеудің әлеуетті пайдасы дәлелденбеген болып қалады.[5]
Артроскопиялық хирургияны қоса алғанда, толық акромиоклавикулярлық бөлінулерге сипатталған көптеген операциялар болды. Ең жақсысы туралы бірыңғай пікір жоқ. Көлденең, сонымен қатар тұрақсыздықты қалпына келтіруге күш салынды. Шолу көлденең тұрақтылықты акромиоклавикулярлы қосылыстардың қосымша қалпына келтірілуімен (коракоклавикулярлы байланыстарды қалпына келтіруден басқа) сенімді түрде қалпына келтіруге болатындығына қарамастан, нәтижелерге қатысты ешқандай артықшылық жоқ.[16]
Жалпы хирургия - бұл түрін өзгерту Weaver-Dunn процедурасы, бұған клавикула бөлігінің ұшын кесу, коракоакромиальды байламды ішінара құрбандыққа шалу және тұрақтандыруға арналған ығысқан акромиальды ұшын клавикуланың бүйір жағына тігу кіреді, содан кейін жиі коракоклавикулярлық байламның (лардың) орнына қосымша қолдаудың кейбір түрлері енгізіледі. . Бұл қолдаудың нұсқалары аяғынан сіңірлерді егуді қамтиды[17] немесе синтетикалық тігістерді немесе тігістер якорьларын қолдану.[18] Басқа операцияларда Роквуд бұрандасы қолданылған, ол бастапқыда салынып, 12 аптадан кейін алынып тасталады. Физикалық терапия әрдайым хирургиялық араласудан кейін ұсынылады, ал пациенттердің көпшілігі икемділікті қайтарады, дегенмен олар шектеулі.
Хирургиялық араласудан кейін иықты бірнеше күн бойы ұстап тұру үшін итарқа тағу керек. Физикалық терапияның алғашқы жұптарына бару кезінде емдеу ауырсыну мен ісінуді бақылауға бағытталады. Емдеу түріне ауырсыну мен бұлшықет спазмын жеңілдетуге көмектесетін мұз және электрлік ынталандыру, массаж немесе басқа тәсілдер кіреді. Төрт аптадан кейін қозғалыс жаттығуларын бастауға болады. Пассивті жаттығулар иық буыны қозғалатын, бірақ бұлшық еттері бос болатындай етіп жасалады. Алты-сегіз аптадан кейін белсенді терапия басталады. Мұндай жаттығуларға бұлшықеттерді буынның емделуіне әсер етпейтін жұмыс істейтін изометриялық күшейту кіреді. Шамамен үш айдан кейін айналмалы манжеттер мен иық пышағы айналасындағы бұлшықеттердің күші мен бақылауын жақсартуға бағытталған белсенді күшейту енгізіледі. Терапевт пациентке үй жағдайында жасайтын жаттығулар ұзақ мерзімді қалпына келтіру үшін жасалуы керек.[19]
Физикалық терапия

Иық буынын нығайту.

Иық буынын пассивті қозғалту

Сыртқы айналуды бастау

Сыртқы айналудың шеткі жағында
Иықты қалпына келтіруге көмектесетін кейбір физикалық терапия жаттығулары мыналар: терабанды тұрып және пайдалану кезінде сіз Y, T және I жасай аласыз, иықтың ішкі айналуы, иықтың сыртқы айналуы, иық кеңеюі және скапула сығымдауБір жағыңызда жатқанда ішкі айналу және жеңіл салмақпен сыртқы айналу. Жеңіл салмақ кез-келген нысанда болуы мүмкін, мысалы, 1-5 фунт гантель салмағы немесе сорпа. Сондай-ақ, сіз кеуде қуысын көбіктендіре аласыз. Көбік роликтің көмегімен сіз оның үстіне арқаңызда жатып, қар періштелерін жасай аласыз.[дәйексөз қажет ]
Эпидемиология
Акромиоклавикулярлы буынның түсуі иыққа жиі зақым келеді және көбінесе спортшыларда болады.[5] Бұл жарақат ерлерде әйелдерге қарағанда көбірек таралады және әрбір 1 әйелге шамамен 5 ер адам осындай жарақат алады.[5] Әйелдер арасында бұл жарақат түріне алып келетін ең көп таралған спорт түрі - велосипед.[5] Ер адамдар арасында жазатайым оқиғалар немесе бокс, футбол, шайбалы хоккей және жекпе-жек өнері сияқты спорт түрлері осы жарақаттың ең көп тараған себебі болып табылады.[5]
Италия
Жылы Италия 10000 адамның 1.8-і әр жерге акромиоклавикулярлы буынның түсуін бастан кешіреді деп есептеледі, ал бұл жарақат түрі денеге жанасуды қамтитын спортпен шұғылданатын ересектер бастан кешіреді.[5]
АҚШ
Ішінде АҚШ, алқалық деңгейдегі футболшылардың 41% -ы және төртінші футболшылардың 40% -ы Ұлттық футбол лигасы акромиоклавикулярлы дислокация деңгейінің тәжірибесі.[5]
Сондай-ақ қараңыз
Әдебиеттер тізімі
- ^ а б c г. Willimon SC, Gaskill TR, Millett PJ (ақпан 2011). «Акромиоклавикулярлы буын жарақаттары: анатомия, диагностика және емдеу». Дәрігер және спорттық медицина. 39 (1): 116–22. дои:10.3810 / psm.2011.02.1869. PMID 21378494. S2CID 10180712.
- ^ а б c г. e f ж сағ мен j к л м n o б q Stucken C, Cohen SB (қаңтар 2015). «Акромиоклавикулярлы буын жарақаттарын басқару». Солтүстік Американың ортопедиялық клиникалары. 46 (1): 57–66. дои:10.1016 / j.ocl.2014.09.003. PMID 25435035.
- ^ а б c г. e f Епископ Дж., Кединг С (желтоқсан 2006). «Жедел жарақаттық акромиоклавикулярлық бөлінуді емдеу». Спорттық медицина және артроскопияға шолу. 14 (4): 237–45. дои:10.1097 / 01.jsa.0000212330.32969.6e. PMID 17135974. S2CID 7806559.
- ^ Heckman J, Agarwal A, Schenck RC (2013). Қазіргі ортопедиялық диагностика және емдеу. Қазіргі медицина тобы. б. 4. ISBN 9781461311072. Мұрағатталды 2017-10-12 аралығында түпнұсқадан.
- ^ а б c г. e f ж сағ мен j к л м n o б q р с т сен v w х ж з Tamaoki, Marcel Js; Ленца, Марио; Мацунага, Фабио Т .; Беллоти, Джоао Карлос; Мацумото, Марсело Х.; Фалоппа, Флавио (2019-10-11). «Ересектердегі иықтың акромиоклавикулярлы дислокациясын емдеуге арналған консервативті және хирургиялық араласулар». Cochrane жүйелік шолулардың мәліметтер базасы. 10: CD007429. дои:10.1002 / 14651858.CD007429.pub3. ISSN 1469-493X. PMC 6788812. PMID 31604007.
- ^ Beim GM (шілде 2000). «Акромиоклавикулярлы буын жарақаттары». Атлетикалық дайындық журналы. 35 (3): 261–267. PMC 1323387. PMID 16558638.
- ^ Буши С. «Шайбалы хоккейдегі акромиоклавикулярлық бөліну, әдеттегі жарақат ... әртүрлі механизм!». Архивтелген түпнұсқа 2006-11-19 жж. Алынған 2006-11-01.
- ^ Маринчек, Борут; Донделингер, Роберт Ф. (2007). Төтенше радиология: бейнелеу және араласу. 255: Springer Science & Business Media. ISBN 9783540689089.CS1 maint: орналасқан жері (сілтеме)
- ^ Рентгенография көмегімен емтихан (түрі медициналық бейнелеу ) әдеттегідей көрінеді.
- ^ а б c г. e f ж Mazzocca AD, Arciero RA, Bicos J (ақпан 2007). «Акромиоклавикулярлы буын жарақаттарын бағалау және емдеу». Американдық спорттық медицина журналы. 35 (2): 316–29. дои:10.1177/0363546506298022. PMID 17251175. S2CID 21473317.
- ^ Kraeutler MJ, Williams GR Jr, Cohen SB, Ciccotti MG, Tucker BS, Dines JS, Altchek DW, Dodson CC (қазан 2012). «Акромиоклавикулярлы буындарды емдеу және рентгенографиялық диагностиканың интера-интраобсерверлік сенімділігі». Ортопедия. 35 (10): e1483-7. дои:10.3928/01477447-20120919-16. PMID 23027484. S2CID 13873712.
- ^ Прибила Д, Оуэнс Б.Д. (2005-03-15). «Акромиоклавикулярлы бірлескен бөліністер». eMedicine.com. Мұрағатталды түпнұсқасынан 2007-02-27 ж. Алынған 2006-11-01.
- ^ J, Zuckerman JD, Gallagher M, Cuomo F (1997) басыңыз. «III дәрежелі акромиоклавикулярлық бөліністерді емдеу. Операциялық және операциялық емес басқару». Хабаршы. Нью-Йорк: бірлескен аурулар ауруханасы. 56 (2): 77–83. PMID 9220095.
- ^ Rawes ML, Dias JJ (1996). «Акромиоклавикулярлы дислокацияның консервативті емінің ұзақ мерзімді нәтижелері» (PDF). Сүйек және бірлескен хирургия журналы. Британдық том. 78 (B): 410-2. дои:10.1302 / 0301-620X.78B3.0780410. PMID 8636176. Мұрағатталды (PDF) түпнұсқадан 2017-10-10.
- ^ «Иықты бөлу». OrthoInfo. Американдық ортопедиялық хирургтар академиясы. Қазан 2007. Мұрағатталды 2012-06-06 ж. түпнұсқадан.
- ^ Джордан, Роберт В. Малик, Шахбаз; Бентик, Киран; Saithna, Adnan (2018-09-28). «Коракоклавикулярлы байламдарды қалпына келтіру кезінде буындарды акромиоклавикулярлық күшейту көлденең тұрақтылықтың айтарлықтай жақсарғанына қарамастан, функционалдық нәтижелерді жақсарта алмайды» (PDF). Тізе хирургиясы, спорттық травматология, артроскопия. 27 (12): 3747–3763. дои:10.1007 / s00167-018-5152-7. ISSN 0942-2056. PMID 30267185. S2CID 52883355.
- ^ Мирзаян Р (2005). «Акромиоклавикулярлық жарақаттар: жаңа басқару нұсқалары пайда болады». eMedicine.com. Алынған 2006-11-11.
- ^ Breslow MJ, Jazrawi LM, Bernstein AD, Kummer FJ, Rokito AS (2002). «Акромиоклавикулярлы буындарды бөлуді емдеу: тігіс пе әлде тігіс якорьлары ма?». Иық пен шынтақ хирургиясы журналы. 11 (3): 225–9. дои:10.1067 / mse.2002.123904. PMID 12070493. Мұрағатталды түпнұсқасынан 2000-03-01 ж.
- ^ «Акромиоклавикулярлы бірлескен бөлу». ISOST. Мұрағатталды түпнұсқасынан 2010-05-27 ж. Алынған 2010-05-05.
Сыртқы сілтемелер
- «Онлайн» онлайн-ортопедиялық ресурс (ортопедтерге арналған)
- Ролло Дж, Рагунат Дж, Портер К (қазан 2005). «Акромиоклавикулярлы буын жарақаттары және емдеудің қазіргі нұсқалары». Жарақат. 7 (4): 217–223. дои:10.1191 / 1460408605ta349oa. S2CID 71546763. Архивтелген түпнұсқа 2006-10-17.
| Жіктелуі | |
|---|---|
| Сыртқы ресурстар |









